子どもの便秘の95%以上は図のように排便がまんから始まる悪循環によるものです。しかし、一部に特殊な病気による便秘もあります。しかし、それ以前に便秘でないものを「便秘」と考えているお母さん方も多く、注意が必要です。チェックすべきポイントは、便の硬さとそれに伴う症状、児の発育の3点です。
まず、便秘の訴えで受診された際には、2週間程度の排便記録をつけていただきます。すぐには治療にならないので不満に思う方もあるかもしれませんが、2週間の排便記録でその児の状態をきちんと評価して本当に便秘なのか見極める必要があるからです。というのも、「便秘」の訴えであっても便秘でないものがあるからです。
I.便秘ではないもの
① 赤ちゃんの稀少排便
乳幼児の排便回数は、生後1か月で一日6回くらいだったものが、生後2か月以降は一日1回となります。生後1か月までは腸の水分吸収能が未熟なために腸内に水分が残りやすく軟便傾向になります。特に母乳栄養ではオリゴ糖の作用で浸透圧が高くさらに軟便となり、また授乳のたびに排便に関わる反射が誘発され、排便回数も多いことが知られています。
一方、母乳栄養では排便回数の個人差が大きく、24時間以上排便の見られなかった「稀少排便」は37%に経験され、特に生後1か月以内に起こりやすいとされます。これらの多くは6日に一度の排便であり、最長で28日間出なかったものもありました。稀少排便を知っている保護者は67%が特に何もせずに経過観察にとどめていましたが、知らない保護者の79%は腹部マッサージ、浣腸、緩下剤の使用、フルーツジュースなどを与えて対応していました。排便回数が少ないことを相談すると、場合によっては「便秘」や「母乳不足」などと言われ、薬や「ミルクを足しなさい」といった指導がなされていることがありますが、これらの判断は慎重にすべきです。「稀少排便」は児の健康に問題はなく、将来の便秘との関連はありません。
② 乳児排便困難症
便が出るときを考えましょう。直腸は便を押し出そうとし、肛門は大きく広がってこれを通します。この時に肛門が締まってしまったらどうなるでしょうか?便は出せません。
赤ちゃんの時期には便を出そうとする→肛門が開くといった一連の動きがまだうまくないため、スムースに排便できないことも多いのです。これを乳児排便困難症と言います。赤ちゃんは10分以上いきんでも排便できず、排便回数が少ないことで保護者は「便秘」と考えてしまいますが、この場合は便の硬さを確認することが必要です。乳児排便困難症の便は通常やわらかく、通過困難をきたすようなものではありません。これは便秘ではなく、特別な治療をしなくても自然に解消します。日本では綿棒による肛門刺激がよく行われますが、赤ちゃんは実は痛みや刺激を感じやすく、痛みを和らげるシステムも育っていません。あまり大したことはなさそうですが、赤ちゃんは苦痛を感じている可能性もあり、肛門処置はあまり好ましくありません。
II.子どもの便秘
①食事内容の変化による便秘
母乳栄養から人工乳への切り替え時や離乳食・補完食の開始時には便秘になりやすいことが知られています。
食事内容の変化による便秘の場合は一時的なものが多く、便がたまっていれば浣腸を用いますが、麦芽糖エキス(マルツエキス)など比較的作用のやさしい浸透圧下剤でコントロールすることもあります。
② 幼児・年長児期の排便がまんにともなう便秘
生後18ヶ月を越えると、排便の意識的コントロールができるようになり「排便がまん」も起きてきます。慢性便秘の始まりです。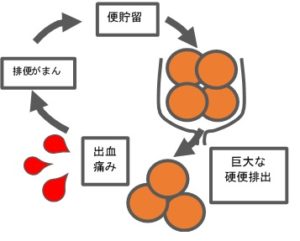
慢性機能性便秘
便秘はRome IVの診断基準に従って診断します。これは以下の6項目のうち2項目以上が1ヶ月以上続き、便秘が解消されても腹痛が続くものを除きます。
1.1週間に2回以下の排便
2.トイレでの排便を習得した後,少なくとも週に1回の便失禁
3.過度の便の貯留の既往
4.痛みを伴う,あるいは硬い便通の既往
5.直腸内の大きな便塊
6.トイレが詰まるくらい太い便の既往
便秘と診断されたら、治療に移ります。
① たまって硬くなった便を出す(disimpactionといいます)
通常、浣腸を3日間程度行って直腸内をクリーンにします。
② 維持療法
便をためないように、また、苦しい排便を避けてその間に排便トレーニングをします。
日本では酸化マグネシウムとラクチュロース(商品名モニラック、ピアーレ)が代表的ですが、一般に用いられる量では酸化マグネシウムの方が良好な排便が得られるため、当院では酸化マグネシウムを基本としています。酸化マグネシウムは高齢者ではマグネシウム値が高くなりやすいとして注意が喚起されていますが、子どもでは腎機能がしっかりしていることから問題となる高マグネシウム血症は通常は起こりません。当院では酸化マグネシウム治療中にはマグネシウム値もモニターしていますが、これまでの便秘の児180人での350回に及ぶ検査で一例も問題となったことはありません。
ラキソベロンなどの刺激性下剤も用いられることがありますが、腸を刺激しない酸化マグネシウムで充分良い効果が得られることから、刺激性下剤は次善の策と考え、酸化マグネシウム単独では効果不十分な時に限っています。
なお、2108年12月より日本でもポリエチレングリコール(PEG)が使えるようになりました。海外の便秘治療指針の第一選択とされる薬剤で、有効性は他の浸透圧下剤より優れ、副作用はほぼないといった理想的な薬剤です。今後、この薬剤にシフトしていくものと思われます。
③ 排便トレーニング
維持療法の薬だけで便秘が治るわけではありません。あくまでも薬は排便トレーニングをしやすくするためのものです。直腸は水分を吸収するのが仕事ですから、そこ便がたまっていれば水分をどんどん吸収して便を硬くしてしまいます。そうなる前に排便してしまえばいいわけで、毎日の排便トレーニングが大事です。とはいっても、便秘が長く続いた子では直腸が拡がっています。つまり便を貯めやすくなっており、さらに「便意」は直腸の壁が引き伸ばされることによって誘発されますが、いつも引き伸ばされているとそれに慣れてしまって便意も感じにくくなります。ですから、「便意を感じなくても出す」といった努力が必要になります。
当院で便秘を治療した児はここ4年半(2013-2018)で229人ありますが、このうち薬を全てやめて卒業できた子は131人でした。この子らは排便の日数が週5.5日と多く、排便時間がトレーニング時間にほぼ一致しており、毎日の排便レーニングが成功していたことを示しています。また、柔らかい便であっても排便前に腹痛を訴える子は、腸管がやや過敏になっていると思われ、残念ながら治療に少し時間がかかるのですが、それでも腹痛のない子(平均約600日で治癒)に比べて平均700日で治癒しています。
便秘の治療期間はやはり著しく長いのですが、それはトレーニングを確立させるために必要な時間と考えてください。子どもの便秘で大半を占める排便がまんにともなうもの(慢性機能性便貯留型便秘)ではきちんと治ります。

